Schmerzen können die Lebensqualität erheblich einschränken. Wer langfristig sinnvoll damit umgehen will, muss jedoch zuerst verstehen, was Schmerz ist — und was nicht. Denn nur wer die Mechanismen seines Körpers kennt, kann ihm wieder vertrauen und gezielt reagieren.
Was ist Schmerz?
Schmerz ist keine direkte Gewebereaktion, sondern eine komplexe Schutzwahrnehmung des Nervensystems. Spezialisierte Gefahrensensoren im Körper — die Nozizeptoren — registrieren potenziell bedrohliche Reize und leiten diese Information an das Gehirn weiter. Erst dort wird bewertet, ob eine Schmerzreaktion sinnvoll ist.
Entscheidend ist die Unterscheidung: Nozizeption ist das Eingangssignal, Schmerz die bewertete Schutzreaktion. Dieses Verständnis entspricht dem modernen Schmerzmodell.¹
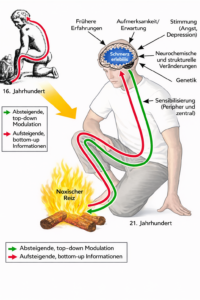
Schmerz und Struktur: Eine oft überschätzte Verbindung
Noch immer hält sich hartnäckig die Vorstellung, Schmerz sei automatisch die Folge eines strukturellen Schadens. Die Datenlage zeigt jedoch ein deutlich differenzierteres Bild. Bildgebende Studien belegen, dass viele Menschen ausgeprägte Bandscheiben- oder Knorpelveränderungen aufweisen, ohne Beschwerden zu haben.² Umgekehrt können starke Schmerzen bestehen, obwohl keine klare strukturelle Ursache nachweisbar ist.
Struktur und Schmerz stehen also in Beziehung — aber nicht in einer einfachen Eins-zu-eins-Logik.
Wie Schmerz entsteht
Aus neurophysiologischer Sicht folgt Schmerz einem klaren Ablauf: Das Nervensystem sammelt kontinuierlich Informationen aus Körper, Umwelt und Bewegung, bewertet diese im Kontext von Erfahrung, Erwartung und aktueller Belastung und erzeugt bei ausreichender Bedrohung eine Schutzreaktion — den Schmerz.
Schmerz ist damit funktionell ein Output des Gehirns auf Basis bewerteter Gefahr.¹ Diese Bewertung wird durch zahlreiche Faktoren moduliert, darunter Schlafqualität, Stresslevel, Bewegung, emotionale Lage und soziales Umfeld.³
Verletzung ist nicht gleich Schmerz
Eine der wichtigsten Erkenntnisse der modernen Schmerzforschung lautet: Verletzung und Schmerz sind nicht identisch. Menschen können relevante Gewebeschäden haben und dennoch kaum Schmerzen verspüren. Ebenso können deutliche Schmerzen auftreten, ohne dass eine strukturelle Läsion nachweisbar ist. Schmerz spiegelt primär die wahrgenommene Bedrohung wider — nicht automatisch den Zustand des Gewebes.¹
Schmerz entsteht im Netzwerk
Neuroimaging zeigt klar, dass es kein einzelnes „Schmerzzentrum“ gibt. Schmerz entsteht in einem verteilten Netzwerk verschiedener Hirnregionen, häufig als Neuromatrix beschrieben.⁴ Welche Bereiche dabei wie stark beteiligt sind, ist individuell verschieden und wird durch Erfahrungen, Stresshistorie, Bewegung und Erwartungen geprägt. Das erklärt, warum Schmerz immer extrem individuell ist — und warum standardisierte Lösungen oft zu kurz greifen. Das erklärt auch, warum es manchmal so schwierig ist, eine Lösung für die Ursachen von Schmerzen zu finden.
Schmerz wird nicht im betroffenen Gewebe selbst erlebt, sondern in den kortikalen Körperkarten des Gehirns. Dieses Prinzip erklärt unter anderem Phantomschmerzen nach Amputationen, bei denen Schmerzen in einem nicht mehr vorhandenen Körperteil empfunden werden.⁵
Wenn Schmerz chronisch wird
Wiederkehrende Schmerzen können neuroplastische Veränderungen im Gehirn auslösen. Die beteiligten Netzwerke werden leichter aktivierbar, die Schmerzschwelle sinkt und der Schmerz kann sich gewissermaßen „einschleifen“. Dieser Mechanismus trägt wesentlich zur Chronifizierung bei.⁶
Schmerz ist ein Output — und damit veränderbar
Wenn Schmerz das Ergebnis einer Bedrohungsbewertung des Nervensystems ist, folgt daraus eine wichtige praktische Konsequenz: Es lohnt sich immer, den eingehenden Input zu überprüfen. Das Gehirn trifft seine Schutzentscheidung nicht im luftleeren Raum. Es basiert auf der Qualität und Konsistenz der Informationen, die aus dem Körper und der Umwelt eintreffen. Sind diese Signale verrauscht, widersprüchlich oder eingeschränkt — etwa durch reduzierte Propriozeption, visuelle Defizite, vestibuläre Unsicherheiten, anhaltende muskuläre Spannung oder interozeptiven Stress — kann das Bedrohungsniveau im System steigen.
Aus neurophysiologischer Sicht bedeutet das: Verbesserter sensorischer und körperlicher Input kann die Bedrohungsbewertung senken und damit auch den Schmerz-Output modulieren. Dieser Ansatz ersetzt keine medizinische Abklärung bei akuten oder strukturellen Problemen. Er erweitert jedoch den Handlungsspielraum insbesondere bei persistierenden oder unspezifischen Schmerzbildern. Genau hier setzen moderne neurozentrierte Trainings- und Therapieansätze an: Sie versuchen nicht primär, Schmerz zu „unterdrücken“, sondern die Qualität der Eingangsinformationen zu verbessern.
Kurz gesagt:
Besserer Input → geringere wahrgenommene Gefahr → weniger Schutzoutput.
Fazit
Schmerz ist real, individuell und hochkomplex. Er ist kein verlässlicher Schadensindikator, sondern primär ein Schutzsignal des Nervensystems. Genau darin liegt aber auch die Chance - insbesondere bei chronischen Schmerzen: Wenn Schmerz durch Bewertung und Kontext entsteht, eröffnen sich multiple Ansatzpunkte für Training, Therapie und Coaching.
Ein moderner Umgang mit Schmerz bedeutet daher, nicht nur die Struktur zu betrachten, sondern den gesamten Menschen — biologisch, neurologisch und psychosozial.
Quellen
- Moseley GL, Butler DS. Fifteen Years of Explaining Pain. J Pain. 2015. doi:10.1016/j.jpain.2015.05.005
- Brinjikji W et al. Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR. 2015. doi:10.3174/ajnr.A4173
- Gatchel RJ et al. The biopsychosocial approach to chronic pain. Psychol Bull. 2007. doi:10.1037/0033-2909.133.4.581
- Melzack R. Pain and the neuromatrix in the brain. J Dent Educ. 2001.
- Flor H. Phantom-limb pain: characteristics, causes, and treatment. Lancet Neurol. 2002.
- Apkarian AV et al. Chronic pain patients are impaired on emotional decision-making. Pain. 2004.
- Moseley GL, Flor H. Targeting cortical representations in the treatment of chronic pain. Neurorehabil Neural Repair. 2012. doi:10.1177/1545968311433209
- Proske U, Gandevia SC. The proprioceptive senses: their roles in signaling body shape and movement. Physiol Rev. 2012. doi:10.1152/physrev.00048.2011
- Nijs J et al. Treatment of central sensitization in patients with chronic pain: time for change in the treatment of pain. Expert Opin Pharmacother. 2014. doi:10.1517/14656566.2014.925446